in Abschnitt Onkologie
Die Gruppe der bösartigen Tumoren der Haut besteht aus drei grundlegenden Arten von Tumoren: Krebs, Melanom und Sarkom. Über 90% der Hautkrebstumoren. Der Rest 10% fallen auf einer Vielzahl von Entwicklung und eine Quelle für histologische Struktur von Tumoren, die einschließen:
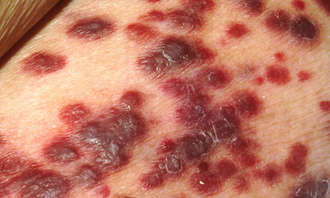 1) Melanom (bösartige pigmentnoobrazuyuschey System Hauttumor);
1) Melanom (bösartige pigmentnoobrazuyuschey System Hauttumor);
2) Krebs der Haut Anhängsel (Adenokarzinom, Schweiß- und Talgdrüsen);
3) Fibrosarkom der Haut;
4) Dermatofibrosarcoma protuberans Haut;
5) Haut-Leiomyosarkom;
6) Hautangiosarkom;
7) mehrere hämorrhagische Kaposi-Sarkom im Zusammenhang, nach modernen Autoren, zu hämatologischen Malignitäten.
Die häufigste und sind die praktische Bedeutung der Hautkrebs und Melanomen.
Hautkrebs
Hautkrebs mit Basalzellkarzinom ist eine der häufigsten Formen von menschlichen Tumoren und ist die eine, bei der die besten Ergebnisse der Behandlung erhalten. Unter allen bösartigen Tumoren der Hautkrebs ist 12- 14% (3-5-Platz). Die Inzidenz von Hautkrebs im Bereich von bis zu 50 60, in der Bevölkerung eine Gruppe älterer 140-145 100 000 erreichen. Todesfälle durch Hautkrebs ist relativ klein und in der Regel nicht 1-3 100 000 für die Bewohner nicht übersteigt. Hautkrebs bei Männern und Frauen fast gleich häufig betroffen, Hautkrebsinzidenz Spitze bezieht sich auf Menschen zu 60 70 Jahren auf.
Derzeit exogene und endogene Faktoren Natur, tragen zum Auftreten von Hautkrebs, kombiniert werden in drei große Gruppen: 1) Umweltfaktoren; 2) eine chronische Entzündung der spezifischen und unspezifischen Natur der pathologischen Erscheinungen mit der Regeneration; 3) pathologischen Zustand Verfassungs- oder altersabhängig.
Für Umweltfaktoren sind vor allem lange Sonneneinstrahlung. Darüber hinaus sind exogene Ursachen von Hautkrebs als Röntgenstrahlen, die Exposition gegen andere Karzinogene, chronische körperliche Trauma zu sein.
Hautkrebs ist durch chronische Entzündungserkrankungen, am häufigsten in nonhealing Geschwüren, Narben und Fisteln oft voraus. Der Krebs kann auf dem Hintergrund der spezifischen chronischen Entzündung erscheinen im Zusammenhang mit der Haut Tuberkulose, Syphilis, Lupus erythematodes. Von Hautkrebs mit einer chronischen Entzündung assoziiert ist in der Regel durch eine lange Zeit, manchmal um Jahrzehnte voraus.
Für spezielle Gruppe von Faktoren für Hautkrebs anormalen Zustand Verfassungs oder altersbedingten umfassen, obligate Präkanzerose genannt wird, ist, dass fast immer zu Hautkrebs geben. Um obligate Präkanzerose sind Xeroderma pigmentosum, Morbus Bowen und Erythroplasie Keira.
Nach histologischen Struktur sind zwei Hauptformen von Hautkrebs: basal (Basalzellkarzinom Hautkrebs) und Plattenepithelkarzinom. Das Basalzellkarzinom viel häufiger ist - in 70-75% der Fälle, hat eine bessere Prognose und fast immer auf dem Gesicht lokalisiert (der inneren Ecke des Auges, nosolobnaya Region, Tempel, Flügel der Nase, Nasolabialfalten, die Oberlippe). Im Gegensatz zu Hautkrebs trifft auf die Schleimhäute. Das Basalzellkarzinom durch lokale destruirujushchego Wachstum geprägt, so gut wie keine metastasieren.
Plattenepithelkarzinom Hautkrebs ist unterteilt in differenzierte und undifferenzierte und metastasiert um etwa 10% der Patienten mit Hautkrebs lymphogenen. Hämatogener Metastasen treten selten und nur in den späteren Stadien der Entwicklung von Hautkrebs Prozess. Besonders bösartigen Hautkrebs tritt an den unteren Extremitäten, manchmal Weise in dieser Hinsicht andere Lokalisierungen von Hautkrebs zu geben.
Die Diagnose von Hautkrebs stellt nicht viel Mühe, aber manchmal ist es notwendig, die Differentialdiagnose von chronisch-entzündlichen Erkrankungen, wie Tuberkulose, Syphilis, tiefe Pilzinfektion, und andere durchgeführt werden. Entscheidend bei der Diagnose von Hautkrebs zu einer Biopsie gehört, die Hautkrebs fast sicher ist. Bei kleinen Tumoren, eine vollständige Entfernung des pathologischen Fokus, und für große Tumoren von Hautkrebs Hautkrebs nehmen Sie ein Stück des Tumors zusammen mit den gesunden umgebenden Gewebe herzustellen.
Bei der Behandlung von Hautkrebs alle Methoden, die für die Behandlung von malignen Neoplasmen verwendet werden: Operation, Bestrahlung, Kryotherapie, lokale Chemotherapie, Lasertherapie.
Haut-Krebs-Behandlung
Die chirurgische Behandlung von Hautkrebs ist die am häufigsten für Tumoren der Haut des Rumpfes und der Extremitäten eingesetzt, wo es eine reichliche Versorgung mit Leder. In Plattenepithelkarzinomen des Hautinzision sollte aus dem Tumorrand auf 1,5-2 cm, Basalzellkarzinom abweichen - mindestens 0,5-1,0 cm von dem sichtbaren Grenzen Neoplasma. Je breiter der entfernte Tumor, desto geringer ist die Häufigkeit von Schüben. Die chirurgische Technik ist in Schüben sowie Tumoren gezeigt, die auf dem Hintergrund der Vernarbung und Fistelgänge entwickelt. In einigen Fällen (die Keimung des Knochens, neurovaskuläre Bündel) mit Plattenepithelkarzinom der Lokalisierung auf einem Gliedmaßenamputation es produzieren.
Die Strahlentherapie ist die primäre Behandlung von Hautkrebs und die Methode der Wahl für seine Lage auf der Kopfhaut, und vor allem das Gesicht. Die Strahlungsquellen können sowohl blizkofokusnye sein strahlentherapeutischen Installation und Megavolt Quellen.
Die am häufigsten verwendete blizkofokusnaya Strahlentherapie auf RUM-7 Geräte, RUM-21, TOUR-60. Es nutzt die Möglichkeit, diese Geräte Eindringvermögen der Strahlung zu verändern, wenn die Spannung ändert zum Erzeugen von Röntgenstrahlen (von dem 10 100 zu kW) je nach der Häufigkeit des Prozesses.
Wenn Basalzellkarzinom in der Bestrahlungszone des Tumors und seine Umgebung in einem Abstand 5 mm Gewebe umfasst marginal Wiederholung zu beseitigen. Die Bestrahlung erfolgt mit einem einzigen Feld durchgeführt, fünf Mal pro Woche, Einzeldosen 3-4 Gy Gesamt - 50-55 Gy.
Zur Behandlung von Schuppenzell-Hautkrebsstrahlungsfeld muss auf 1 cm größer ist als die sichtbaren Tumorgrenze sein. Belichtungsmodus ist der gleiche wie bei der Behandlung von Bazaleev, aber die Gesamtdosis gebracht 60-65 Gy.
Gemeinsam Fern gamma-Therapie, Elektronenstrahlung oder kombinierte Strahlentherapie angewendet inoperable Tumoren durchgeführt, einschließlich blizkofokusnuyu Strahlentherapie und Fern gamma-Therapie. Die Gesamtdosis zur gleichen Zeit 60-65 Gy machen. Lokale Strahlung Reaktion, wenn bestrahlte Haut feucht Epidermitis am Ende oder nach ein oder zwei Wochen nach dem Ende der Bestrahlung ausgedrückt. Epidermitis Behandlung Solcoseryl topisch und methyluracyl iruksolovoy Salben angewendet. Epithelisierungsphase erfolgt in der Regel innerhalb von 4-6 Wochen.
Kryotherapie oder Zerstörung von Tumorwirkung der niedrigen Temperatur in Hauttumoren verwendet (in der Regel Basalzellkarzinom), auf dem Gesicht befindet, in Fällen, in denen Chirurgie kosmetische Defekte verursachen und Strahlentherapie aus irgendeinem Grund nicht verfügbar ist. Kryo-Chirurgie wird auch verwendet, wenn Sie mehrere Tumore im Körper zu entfernen möchten.
Chemotherapie für Hautkrebs wird fast ausschließlich lokal verwendet. Lokale Chemotherapie wird am häufigsten für die Behandlung von rezidivierenden Basaliome verwendet nach einer Operation oder Strahlungsexposition entstehen, und ist eine Salbe mit der aktiven Antitumormittel Anwendung (prospidin, omain et al.) Auf den Tumor und die umgebenden Bereiche der gesunden Haut. Die Schmierung erfolgt innerhalb 10-15 Tage, die in der Regel gute therapeutische Ergebnisse.
Laser-Behandlung für Hautkrebs ist immer häufiger in den letzten Jahren. Für die Laserbestrahlung, oder verschiedene Arten von Vorrichtungen verwenden Laser-Koagulation (S02 Laser, Helium-Neon-, Helium-Cadmium-Laser und einige andere). Die Belichtung wird unter örtlicher Betäubung oder Vollnarkose durchgeführt und wird in der Regel in einer einzigen Sitzung durchgeführt. Wenige Tage nach der Behandlung eine gebildete Schorf, die in 3-4 Wochen verschwindet. Weiteren begrenzt die Pansen die Anwendung mehrerer Laser für kosmetische Probleme.
Hautkrebs hat die beste Prognose aller Krebserkrankungen. Das Basalzellkarzinom sind in 95% der Fälle geheilt. Wenn Plattenepithelkarzinom in Abwesenheit von regionalen Metastasen 5-Jahres-Überlebensrate beträgt 75-85%. Das Vorhandensein von Metastasen in regionalen Lymphknoten und Einwachsen des Tumors in die benachbarten Organe (T4, N1) 5-Jahres-Überlebensrate von bis zu 23-27% Leistung zu reduzieren.
Melanom
Melanom der Haut - ein relativ seltener Tumor (2-3% der Gesamtzahl der menschlichen Tumoren), die aus Pigmentzellen entwickelt, Melanozyten, die in der basalen Schicht der Epidermis und erzeugen das dunkle Pigment Melanin befinden. Die Menge an Melanin in der Haut bestimmt seine Farbe. Bei den meisten Patienten entwickelt Melanom anstelle einiger Pigmentnaevi sowohl angeborenen und erworbenen, obwohl es auch auf der Haut äußerlich unveränderten auftreten können.
Melanom erscheint häufig bei Patienten im Alter zwischen von bis zu 30 60 Jahren, Männer und Frauen erhalten etwa die gleiche Frequenz. Localization Melanome variiert, aber oft wirkt sich auf die unteren Extremitäten, Stamm, selten den Kopf, Hals und oberen Extremitäten. In den meisten Fällen von Melanomen selten sind, werden mehrere Tumoren in nicht mehr als 2-3% der Patienten erfasst.
Unter den Faktoren, die zum Auftreten von Melanomen beitragen oft Sonnenstrahlung genannt wird, weil die Häufigkeit dieser Tumoren eng mit Geographie zu tun hat. Doch im Gegensatz zu dem Hautkrebs, die am häufigsten an den Orten des größten Einstrahlungs auftritt, die Bereiche des ehemaligen Sonnenbrandes, dh, Melanom erscheint nicht immer in diesen Bereichen. Neben externen Faktoren und genetische Angelegenheit. Also, Blondinen und Rothaarige vor allem treten Melanom immer ungünstige prognostische Strömungen. Eine erhöhte Inzidenz von Melanomen in Menschen mit grauen und blauen Augen, sowie diejenigen, die verschiedene Arten von Hyperpigmentierung haben (Sommersprossen, Mol). Es wird darauf hingewiesen, dass der Verzehr von tierischen Produkten das Risiko von Melanomen erhöht.
In der überwiegenden Mehrzahl der Fälle nicht malignes Melanom entwickelt sich auf normaler Haut und auf dem Hintergrund der angeborenen oder erworbenen Muttermal. Der gefährlichste in Bezug auf die Umwandlung in Melanom sind pigmentierten Naevus Grenze, blau oder blau Muttermal, Muttermal von Ota, präkanzerösen melanosis Dyubreya begrenzt und einige andere, sind viel seltener. Zur gleichen Zeit haben viele andere nävoide Formationen (pigmentierte papillomatösen, fibroepitheliale, warzige, intradermale Nävi), nicht zu Melanom oder ozlokachestvlyayutsya extrem selten.
Es gibt Symptome der Aktivierung Muttermal, die Gesamtheit der dem der Arzt den Beginn der Bösartigkeit vermuten helfen kann oder bereits Melanom entstanden:
- schnelles Nävuswachstum, asymmetrische Zunahme oder Verdichtung eines seiner Abschnitte;
- Änderung der Nävuspigmentierung;
- das Auftreten neuer Empfindungen im Bereich der Stelle des Naevus (Kribbeln, Jucken, Brennen, Anspannung);
- das Auftreten von papillomatösen Auswüchsen, Rissen, Blutungen;
- Haarausfall von der Oberfläche des Naevus;
Das Aufkommen neuer Satellitenknoten, die Erhöhung der regionalen Lymphknoten bezeuge melanuriya bereits entwickelt Melanom, und sind oft Manifestationen der Generalisierung.
Die Diagnose eines malignen Melanoms, zusätzlich zu den oben genannten klinischen Symptomen, Hilfe zu radioisotopic Methoden (Studie 32R, die in 2-7 mal größer als im symmetrischen Teil der gesunden Haut in Melanom ansammelt) und Thermografie (Temperatur in Melanom auf 2-4 ° C über als in normaler Haut). Jedoch entscheidende morphologische Studie Material von Melanom abgeleitet. Das Hauptverfahren in diesem Fall sind Nadelbiopsie oder Abstrich-Fingerabdrucks Oberfläche izyazvivsheysya Tumor. Melanomrisiko Feinnadelpunktion wird jetzt in Frage gestellt, aber das Verfahren nach wie vor versuchen, nah wie möglich an die nachfolgenden Behandlungsmethode. Normalerweise produziert einen Plattfuß nach 2-3 Sitzungen Melanom-Bestrahlung. In Fällen, in denen Daten Einstich zytologische Untersuchung Material unsicher sind, produziert Gesamt Biopsie, dh Entfernung des Tumors in gesundes Gewebe so in der Regel durchgeführt dringend eine histologische Untersuchung.
Histologisch gibt es vier große Zelltypen von Melanom: Spindelzell, epithelioid, kleine Zelle und nevokletochny nevusopodabny. Es gibt auch gemischte polymorphocellular oder Melanom.
Metastasierung Melanom kann sehr vielfältig sein, obwohl in der Regel zunächst regionalen Lymphknoten betroffen. Hämatogener Metastasen meisten entwickeln sich oft in der Lunge, aber betroffen sein können und alle anderen Organe.
Zur Behandlung von Melanomen verwendet, um einen chirurgischen, Strahlung und Kombinationsarzneiverfahren und Lasertherapie. Das Grundprinzip der modernen Chirurgie ist radikale Entfernung des Primärtumors und regionalen Metastasen. Der Tumor wird im Großen und Ganzen im gesunden Gewebe herausgeschnitten. Der Abstand, dass eine Abweichung vom Rand des sichtbaren Tumors, von 2 cm (1 Befallsgrad von Clark) zu 5-8 cm bei TK-T4. Da jedoch das Niveau an Befall erst nach der histologischen Untersuchung des entfernten Materials bekannt wird, in der Regel ein chirurgischer Schnitt erstreckt sich zumindest 5-6 cm vom Tumorrand. In der Anfangsphase der Erkrankung die Entfernung der regionalen Lymphknoten unverändert prophylaktische wird jetzt als ungeeignet betrachtet. Strahlentherapie als eine Komponente des Kombinationsbehandlung mehr wird oft als präoperative Bestrahlung verwendet. Typischerweise wird diese blizkofokusnaya Strahlentherapie verwendet, manchmal Strahlung Elektron. Die Dosisanteile von 5-6 Gy gebracht 50-60 Gy und in einem Zeitraum von 1-2 Tage vor 2-3 Wochen nach der Bestrahlung durchgeführt chirurgischen Stadium. In jenen Fällen, wenn die Strahlentherapie als unabhängiges Verfahren verwendet wird, die Dosis auf den Primärtumor bilden 60-80 Gy zu den regionalen Lymphknoten - 45-50 Gy. Chemotherapie in seiner jetzigen Form ist nicht in der Lage zu einer dauerhaften Heilung Melanom-Patienten zu führen, wird aber in verschiedenen klinischen Situationen eingesetzt. Wenn disseminierten Formen der Krankheit, in der Regel in Verbindung mit Immuntherapie angewendet triaza-dimethyl-imidazol-karboksamin (DTIC), Nitrosomethylharnstoff (NMU). Sie werden auch Arzneimittel wie prospidin, Cyclophosphamid, Vinblastin, Vincristin, Actinomycin D, bleomitsetin, penlomitsin und andere. In 30-40% Fällen ist es möglich, das Ziel Regression von Tumorläsionen zu erreichen, auch in generalisierter Form von Melanomen. Diese Medikamente werden in der präventiven Chemotherapie Systeme mit der klinischen Phase-III-Erkrankungen. Bei der Behandlung von Melanomen Gliedmaßen die Methode der lokalen Chemotherapie in Form von extrakorporalen Perfusionssystem Krebsmedikamente in hohen Konzentrationen. Isolierung aus Drehkreuz Gliedmaßen, und die Blutzirkulation wird durch kardiopulmonalen Bypass unterstützt. Immunotherapy wird in einer Vielzahl von Behandlungsschemata von Patienten mit Melanom verwendet. Mit dem aktiven nicht-spezifischen Immuntherapie in den Körper des Patienten die verschiedenen Vakzine (BCG, Pocken, Keuchhusten, etc ..) oder Immunmodulatoren (von Poly A | U, Levamisol, etc ..), die Erhöhung der Gesamtimmunaktivität. Manchmal positive Ergebnisse durch die Injektion von Impfstoffen an metastatischen Stellen erreicht. Aktive spezifische Immuntherapie zur Verbesserung Immunreaktionen gerichtet, wenn autologe und allogene Tumorzellen mit verschiedenen Verfahren behandelt, verabreicht, um die Wahrscheinlichkeit einer Implantations Metastasen zu reduzieren, aber gleichzeitig die Antigenstruktur erhalten bleibt. Bei der passiven Immuntherapie bei Patienten mit generalisierter Form von Melanomen eingegeben Seren von immunisierten Spendern. Adoptive Immuntherapie umfasst den Patienten Immunzellen verabreicht (Leukozyten, Lymphozyten, Knochenmarkzellen). Die Komplexität dieser Art der Behandlung sind antigener Unterschiede zwischen Spender und Patient Zellen. Es gibt Berichte über die positiven Ergebnisse der Behandlung von Melanomen durch mit Aktivatoren wie PHA, Methotrexat und anderen behandelt des Patienten eigenen Lymphozyten verabreicht. Laser-Behandlung von Hautmelanom ist weit genug eingesetzt. Laser-Exzision (SOG-Laser, Neodym-Laser) in der Pigmentnaevi verwendet wird, ändert seinen Zustand; Dyubreya melanosis, Melanom in situ und im Stadium I; Oberflächen Ausbreitung von Melanomen. Excision wird bei 25-30 W Ausgang konzentriert durchgeführt 0,3-0,5 mm Strahl, einiger Entfernung von der Tumorrand zu 3-5 cm. Nach der Exzision der Wundoberfläche wird 5-10 mm Laserstrahl mit einer defokussierten bestrahlt, um Ablation und Hämostase zu erreichen. Wenn die primären Formen des malignen Melanoms (1 Befallsgrad von Clark) relativ günstige Prognose, fast alle dieser Patienten eine stabile Erholung erreichen können. Mit zunehmender Tiefe der Invasion des Tumors die Prognose verschlechtert und 5-ten Niveau der Invasion Fünf-Jahres-Überlebensrate unter 30- 40%. In Anwesenheit von Metastasen in regionalen Lymphknoten, unabhängig von der Größe des Primärtumors, ist die Überlebensrate nicht mehr als 15-25%.
В Kiewer Zentrum für Fungotherapie, Bioregulation und Ayurveda qualifizierte Ärzte für Alternativmedizin erhalten. Kosten der Beratung 300 UAH. Hierüber können Sie Krankengeschichten und Behandlungsergebnisse einsehen Link.
Sie können telefonisch einen Termin vereinbaren: (097) 231-74-44, (050) 331-74-44, (063) 187-78-78, +38 (098) 583-85-85 (Viber), +38 (093) 688-25- 88 (WhatsApp, Telegramm) Email:Diese E-Mail-Adresse ist vor Spambots geschützt! JavaScript muss aktiviert sein, damit sie angezeigt werden kann.

















 Viele Messenger-Benutzer verwenden die Telegram-Anwendung, da im Gegensatz zu Viber neue Mitglieder der Gruppe die vorherige Korrespondenz in der Gruppe sehen können. Um der Gruppe "Alternativmedizin" in Telegram beizutreten, scannen Sie den QR-Code oder folgen Sie dem Einladungslink
Viele Messenger-Benutzer verwenden die Telegram-Anwendung, da im Gegensatz zu Viber neue Mitglieder der Gruppe die vorherige Korrespondenz in der Gruppe sehen können. Um der Gruppe "Alternativmedizin" in Telegram beizutreten, scannen Sie den QR-Code oder folgen Sie dem Einladungslink 







